Ciática e Hérnia de Disco: Guia Completo
Entenda as diferenças, causas, sintomas e tratamentos para alívio da dor e recuperação da saúde vertebral.
Ponto-chave: O nervo ciático é uma estrutura anatômica, enquanto a hérnia de disco é uma condição médica que pode comprimir esse nervo, causando dor ciática. A dor ciática é um sintoma, não uma doença em si.
O Que São?
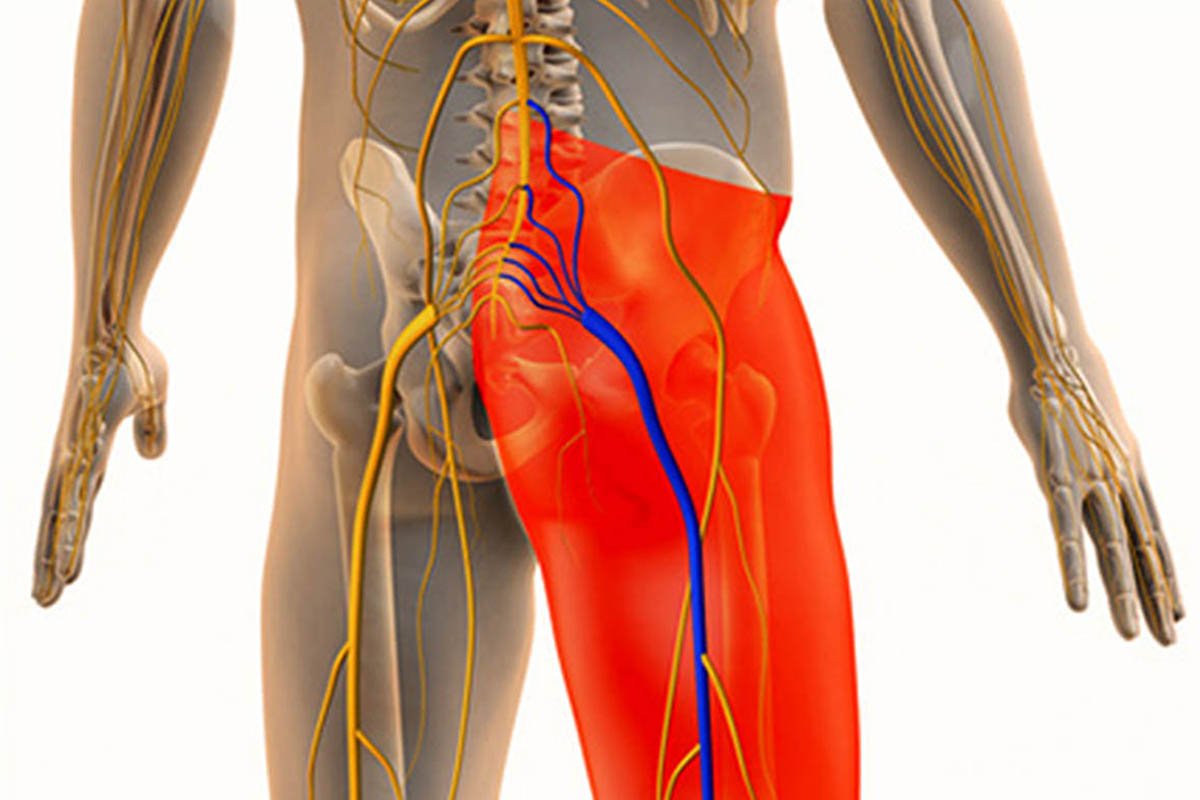
Nervo Ciático
O maior nervo do corpo humano, com espessura semelhante a um dedo. Origina-se na região lombar (L4 a S3) e estende-se por toda a extensão dos membros inferiores, inervando músculos e proporcionando sensibilidade.
Função: Responsável pelos movimentos das pernas e pela sensibilidade da pele das coxas, pernas e pés.
Hérnia de Disco
Condição ortopédica onde o núcleo pulposo (parte interna gelatinosa) de um disco intervertebral se desloca através de uma fissura no ânulo fibroso (parte externa dura).
Localização comum: Regiões lombar (L4-L5, L5-S1) e cervical, por serem áreas de maior mobilidade e carga.
A Conexão
Quando uma hérnia de disco ocorre na região lombar, pode comprimir as raízes nervosas que formam o nervo ciático, causando dor ciática – uma dor irradiada que segue o trajeto do nervo.
No entanto, apenas 5-10% das dores lombares são verdadeiramente ciáticas por compressão radicular.
Causas da Hérnia de Disco
Fatores Genéticos
Predisposição familiar influencia a resistência dos discos vertebrais. Estudos indicam que 60-80% do risco tem componente hereditário.
Envelhecimento
Degeneração natural dos discos: perda de hidratação, redução da elasticidade e enfraquecimento das fibras do ânulo fibroso.
Tabagismo
Reduz a vascularização dos discos, acelerando a degeneração. Fumantes têm risco 2x maior de hérnia discal sintomática.
Atividade Física
Sedentarismo enfraquece a musculatura estabilizadora, enquanto esforços repetitivos com técnica inadequada sobrecarregam os discos.
Fatores Mecânicos
Obesidade, postura inadequada prolongada, levantamento incorreto de peso e traumas diretos na coluna.
Sintomas e Sinais
Dor Característica
Ciática: Dor aguda, em choque ou queimação que irradia da lombar para nádegas, face posterior da coxa, podendo chegar ao pé.
Hérnia: Dor localizada na coluna que piora com movimentos, tosse ou espirro. Pode haver espasmos musculares.
Alterações Motoras
Fraqueza muscular nas pernas ou pés, dificuldade para levantar o pé (queda do pé), perda de reflexos tendíneos (como o reflexo aquileu).
Dificuldade para ficar na ponta dos pés ou nos calcanhares dependendo da raiz nervosa afetada.
Alterações Sensitivas
Formigamento (parestesia), dormência ou sensação de “alfinetadas” no trajeto do nervo ciático.
Hipersensibilidade ou, ao contrário, diminuição da sensibilidade na pele das áreas inervadas.
Tratamentos
Abordagem Não Farmacológica
Posições de Alívio
Posição fetal: Deitar de lado com pernas flexionadas em direção ao tórax reduz pressão discal.
Decúbito dorsal com pernas elevadas: Deitar de costas com travesseiros sob os joelhos mantém a coluna neutra.
Prono com apoio: Deitar de bruços com travesseiro sob o abdômen pode aliviar algumas hérnias.
Fisioterapia
Método McKenzie: Exercícios de extensão lombar para centralização da dor.
Pilates Clínico: Fortalecimento do core (transverso do abdômen, multífidos).
Alongamentos: Alongamento do piriforme e isquiotibiais.
Terapia manual: Mobilização articular e técnicas de neurodinâmica.
Outras Terapias
Acupuntura: Estímulo de pontos para alívio da dor e relaxamento muscular.
Osteopatia/Quiropraxia: Ajustes manipulativos (com cautela em casos agudos).
Termoterapia: Calor para relaxar musculatura, frio para inflamação aguda.
Tratamento Farmacológico
Analgésicos Comuns
Paracetamol – Primeira linha para dor leve a moderada.
Anti-inflamatórios
AINEs (Ibuprofeno, Naproxeno) – Reduzem inflamação ao redor do nervo. Uso limitado no tempo devido a efeitos gastrointestinais.
Relaxantes Musculares
Ciclobenzaprina, Carisoprodol – Para espasmos musculares associados. Uso noturno devido à sedação.
Medicação Neuropática
Duloxetina, Amitriptilina, Gabapentina – Modulam a transmissão da dor neuropática (ciática).
Infiltrações e Procedimentos
Bloqueio epidural de corticóide: Injeção de corticóide no espaço epidural próximo à raiz nervosa afetada. Pode proporcionar alívio por semanas a meses, permitindo reabilitação ativa.
Rizólise por radiofrequência: Para dor facetária associada.
Quando a Cirurgia é Necessária?
Indicações Absolutas
Síndrome da cauda equina: Perda de controle esfincteriano (incontinência urinária ou fecal), anestesia em “sela” (região genital), fraqueza progressiva grave. Emergência cirúrgica.
Indicações Relativas
Déficit neurológico progressivo: Fraqueza muscular que piora apesar do tratamento.
Falha do tratamento conservador: Dor incapacitante por 6-12 semanas sem melhora com fisioterapia e medicação.
Opções Cirúrgicas
Microdiscectomia: Remoção mínima do fragmento herniado. Alta em 24h, sucesso em 90-95% dos casos para alívio da dor radicular.
Endoscopia de coluna: Técnica ainda menos invasiva via pequena incisão.
Artrodese (fusão): Apenas se houver instabilidade associada.
Quando Ver um Médico?
Primeiros Sinais
Dor lombar ou ciática que persiste por mais de 1-2 semanas sem melhora.
Dor que interfere no sono ou nas atividades diárias básicas.
Sintomas que pioram progressivamente.
Especialistas Indicados
Ortopedista com especialidade em coluna
Neurocirurgião (para avaliação cirúrgica)
Fisiatra (medicina física e reabilitação)
Reumatologista (se houver suspeita de doença inflamatória)
Exames Diagnósticos
Ressonância magnética: Padrão-ouro para visualizar discos, nervos e medula.
Eletromiografia/ENMG: Avalia função nervosa e localização da compressão.
Radiografia dinâmica: Avalia instabilidade vertebral.
Sinais de Alerta – Quando se Preocupar
- Perda de controle da bexiga ou intestino (urgência, retenção ou incontinência)
- Dormência ou formigamento na região genital ou nádegas (anestesia em selim)
- Fraqueza muscular progressiva nas pernas, especialmente dificuldade para ficar na ponta dos pés ou calcanhares
- Dor intensa e incapacitante que não responde a analgésicos comuns
- Febre associada à dor lombar (pode indicar infecção)
- Histórico de câncer com aparecimento de dor lombar nova
Estes sinais exigem avaliação médica imediata, preferencialmente em um pronto-socorro.
Prognóstico
Taxa de Recuperação
Aproximadamente 80-90% dos episódios agudos de ciática por hérnia de disco melhoram significativamente com tratamento conservador em 6-12 semanas.
85% de recuperação com tratamento não cirúrgico
Fatores de bom prognóstico: Idade mais jovem, início súbito dos sintomas, comprometimento de apenas uma raiz nervosa, adesão ao programa de reabilitação.
Fatores de prognóstico reservado: Tabagismo, trabalho pesado, sintomas prolongados (>6 meses), múltiplas hérnias, doença degenerativa discal avançada.
Perguntas Frequentes (FAQ)
O nervo ciático é uma estrutura anatômica normal – o maior nervo do corpo. A hérnia de disco é uma condição patológica onde há deslocamento do conteúdo de um disco intervertebral. A hérnia pode, mas não necessariamente, comprimir o nervo ciático, causando dor ciática.
A posição fetal (de lado com joelhos dobrados) é frequentemente a mais confortável, pois reduz a pressão sobre os discos. Colocar um travesseiro entre os joelhos alinha melhor a coluna. Alternativamente, de costas com um travesseiro sob os joelhos também mantém a curvatura natural da coluna.
O fragmento herniado pode regredir ou ser reabsorvido pelo organismo em muitos casos (processo de resolução espontânea). No entanto, o disco permanece com uma área de fraqueza. O objetivo do tratamento é eliminar a dor e restaurar a função, não necessariamente “curar” anatomicamente a hérnia. Com tratamento adequado, a maioria das pessoas retorna às atividades normais sem dor.
Exercícios específicos e bem orientados são fundamentais para a recuperação. Na fase aguda, o repouso relativo é indicado, mas tão logo a dor aguda diminua, deve-se iniciar exercícios de alongamento suave, fortalecimento do core (musculatura profunda do abdômen e costas) e reeducação postural. Evite exercícios de alto impacto, torção excessiva ou levantamento de peso com técnica inadequada.
Não. Apenas 10-15% dos casos de hérnia de disco sintomática exigem intervenção cirúrgica. A grande maioria responde bem ao tratamento conservador (fisioterapia, medicamentos, infiltrações). A cirurgia é reservada para casos com déficit neurológico progressivo, síndrome da cauda equina ou dor intratável após período adequado de tratamento não cirúrgico.
Médico especialista em Dor e Fisiatria pela USP. Área de Atuação em Dor pela Associação Médica Brasileira. Doutorado em Ciências pela Universidade de São Paulo. Professor e Colaborador do Grupo de Dor do Hospital das Clínicas da USP.