Introdução à Fibromialgia
A Fibromialgia (FM) é uma condição crônica complexa, caracterizada por dor musculoesquelética generalizada e persistente, que afeta milhões de pessoas globalmente. Ela é reconhecida como uma das causas mais comuns de dor crônica, afetando predominantemente mulheres jovens e de meia-idade.
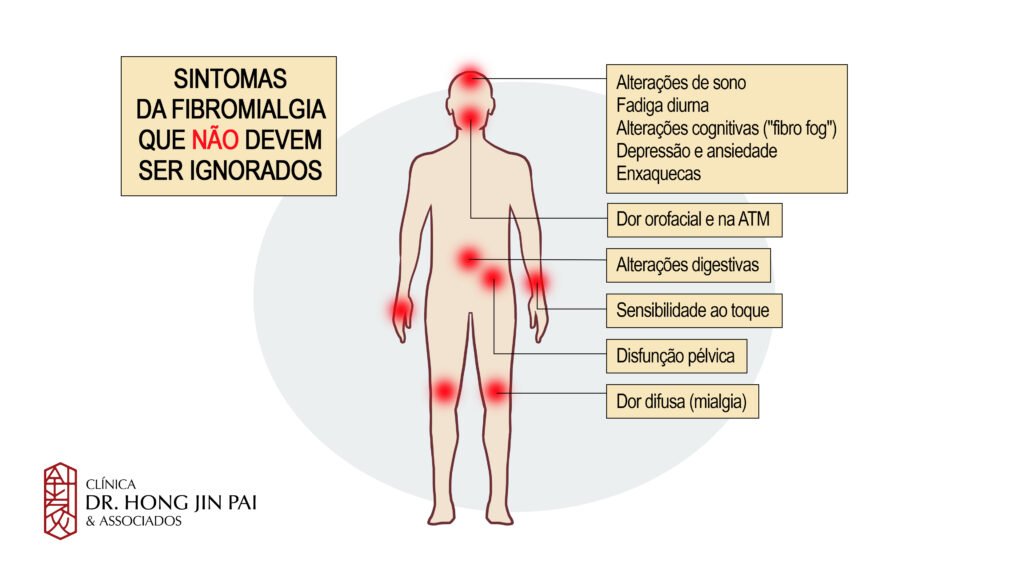
Os sintomas centrais da FM vão muito além da dor. A condição é frequentemente acompanhada por fadiga debilitante, distúrbios cognitivos (como dificuldade de concentração, popularmente chamados de “neblina fibro”), alterações psiquiátricas (incluindo ansiedade e depressão) e uma vasta gama de outros sintomas somáticos.
Um ponto crucial no entendimento da fibromialgia é que, apesar de a dor envolver músculos, tendões e ligamentos, ela não está associada a evidências de inflamação tecidual. Esta ausência de inflamação e a exclusão de outras doenças reumáticas ou sistêmicas que possam explicar a dor generalizada são características cardinais da FM.
A Organização Mundial da Saúde (OMS) e o Colégio Americano de Reumatologia (ACR) estabelecem critérios claros para o diagnóstico, mas a identificação da FM requer, fundamentalmente, que o médico descarte outras condições que possam mimetizar seus sintomas. Este processo de exclusão é o que chamamos de diagnóstico diferencial.
A Complexidade do Diagnóstico
O diagnóstico diferencial da fibromialgia é vasto e desafiador, pois muitos distúrbios apresentam sintomas sobrepostos, como dor, fadiga, sono não reparador e disfunção cognitiva. O desafio clínico reside em diferenciar a FM de condições que, embora se manifestem com dor musculoesquelética, possuem etiologias (causas) e tratamentos completamente distintos, como doenças inflamatórias, infecções crônicas ou distúrbios endócrinos.
O Papel da História Clínica e Exame Físico
Na prática da medicina baseada em evidências, o diagnóstico de fibromialgia e a exclusão de diagnósticos alternativos são alcançados principalmente por meio de uma história clínica detalhada e um exame físico minucioso. Ao contrário de muitas doenças reumáticas, a FM não apresenta achados físicos “objetivos” típicos, como inchaço articular visível ou vermelhidão.
A principal característica a ser confirmada é a dor generalizada e persistente por, no mínimo, três meses. O padrão da dor – se é simétrica, se é constante ou intermitente, e se é acompanhada por rigidez matinal – é fundamental para guiar o diagnóstico. O exame físico deve focar na identificação de pontos sensíveis específicos (pontos dolorosos, que diferem dos pontos de gatilho miofasciais), mas também na exclusão de achados inflamatórios ou neurológicos que sugeririam outra doença.
Por exemplo, se um paciente relata dor nas articulações, o médico procurará sinais de sinovite (inflamação e inchaço da membrana sinovial) – um achado comum na artrite reumatoide, mas ausente na FM.
Exames Laboratoriais Essenciais e Seus Limites
Muitos pacientes esperam um “exame de sangue” que confirme a fibromialgia. É crucial entender que não existe um teste laboratorial específico para a FM. Os testes de laboratório são solicitados primariamente para descartar outras condições que causam dor e fadiga. Se a suspeita clínica for alta para FM e baixa para doenças sistêmicas, a quantidade de exames necessários é mínima.
Exames de triagem comuns incluem:
- Velocidade de Hemossedimentação (VHS) e Proteína C-Reativa (PCR): São marcadores de inflamação sistêmica. Estão geralmente elevados em doenças como a polimialgia reumática ou artrite reumatoide. Na FM pura, esses marcadores são normais.
- Hemograma Completo (CBC): Ajuda a descartar anemias severas que possam causar fadiga intensa.
- Hormônio Estimulante da Tireoide (TSH): Usado para descartar o hipotireoidismo, uma condição que causa fadiga, dores musculares e distúrbios do sono, mimetizando a FM.
- Enzimas Musculares (CK ou CPK): Elevadas em miopatias inflamatórias (como polimiosite), mas normais na FM.
Testes autoimunes, como Fator Reumatoide (FR) e Anticorpos Antinucleares (ANA), não devem ser solicitados de rotina sem uma forte suspeita clínica. Uma porcentagem de indivíduos saudáveis, incluindo 5% a 10% das mulheres saudáveis, pode ter um ANA positivo. Na ausência de sintomas clínicos típicos de Lúpus ou Artrite, um ANA positivo isolado em um paciente com dor generalizada é mais provável que seja um achado incidental do que um indicativo de doença autoimune, mantendo o diagnóstico de FM.
Doenças Reumáticas Sistêmicas e Articulares
Muitas doenças inflamatórias e autoimunes podem ser confundidas com a FM, especialmente em estágios iniciais, pois também causam dor generalizada, fadiga e rigidez.
Artrite Reumatoide, LES e Síndrome de Sjögren
A Artrite Reumatoide (AR), o Lúpus Eritematoso Sistêmico (LES) e a Síndrome de Sjögren (SS) são condições que compartilham sintomas como artralgia (dor nas articulações), mialgia (dor muscular) e fadiga intensa, afetando predominantemente mulheres jovens. No entanto, o que as diferencia claramente da FM são os sinais inflamatórios:
- AR: Caracterizada por sinovite persistente, simétrica, afetando pequenas articulações (mãos e pés). A inflamação leva ao inchaço e, se não tratada, à destruição articular. Na FM, a dor é periarticular (ao redor das articulações), mas a articulação em si não está danificada ou inchada.
- LES: Envolve múltiplos sistemas e pode apresentar erupção cutânea facial (rash malar), serosite (inflamação das membranas do coração ou pulmões), e anormalidades renais ou hematológicas. Esses achados multisistêmicos são ausentes na FM.
- Síndrome de Sjögren: O sintoma distintivo é a secura extrema dos olhos e da boca (olhos secos e xerostomia), devido à inflamação das glândulas exócrinas. Embora a FM possa coexistir com essas doenças, a ausência de inflamação e de manifestações sistêmicas atípicas geralmente exclui a FM como a única causa dos sintomas.
É importante ressaltar que a FM é uma comorbidade comum nestas doenças, afetando até 30% dos pacientes com AR ou LES. Quando a FM se sobrepõe a uma doença inflamatória, ela pode dificultar a avaliação da atividade inflamatória real da doença primária, um desafio que exige a experiência de um reumatologista.
Espondiloartrites
As espondiloartrites, como a Espondilite Anquilosante (EA), causam dor e rigidez no esqueleto axial (coluna e articulações sacroilíacas). A dor lombar inflamatória, que piora com o repouso e melhora com o exercício, é o sintoma clássico. Embora a dor possa parecer generalizada ou intensa o suficiente para imitar a FM, a espondiloartrite é distinguida por:
- Movimento Espinhal: A EA leva à restrição progressiva do movimento da coluna vertebral, o que não ocorre na FM.
- Achados de Imagem: As radiografias ou ressonâncias magnéticas da pelve e da coluna mostram inflamação ou fusão das articulações sacroilíacas (sacroiliíte), achado que não existe na FM.
Polimialgia Reumática
A Polimialgia Reumática (PMR) é uma doença inflamatória que geralmente afeta pacientes mais velhos (acima de 50 anos) e é caracterizada por rigidez e dor nos ombros e quadris, principalmente pela manhã. Embora a dor possa ser difusa, a PMR é claramente diferenciada da FM por dois fatores:
- Idade e Rigidez: A PMR tem início mais tardio e a rigidez é um sintoma mais proeminente do que a dor pura.
- Inflamação Laboratorial: O VHS e/ou a PCR estão tipicamente e marcadamente elevados na PMR. Na FM, eles são normais.
- Resposta a Corticoides: A PMR responde dramaticamente bem a doses baixas a moderadas de glicocorticoides (esteroides), enquanto a FM não apresenta essa resposta.
Osteoartrite
A Osteoartrite (OA), ou artrose, é uma condição degenerativa, não inflamatória, caracterizada por dor articular localizada (joelhos, quadris, mãos) devido ao desgaste da cartilagem. A dor da OA é tipicamente mecânica, piorando com o uso da articulação. A dor da OA não é, por definição, generalizada. Se um paciente com OA também relata dor corporal generalizada, fadiga e pontos dolorosos, deve-se considerar a coexistência de FM, mas a OA primária é restrita.
Doenças Musculares e Mialgias
Diferenciar a FM de doenças que afetam o próprio tecido muscular (miopatias) é vital, já que ambas envolvem dor muscular (mialgia) e fadiga.
Miosites Inflamatórias e Miopatias Metabólicas
As miosites inflamatórias (como a polimiosite ou a dermatomiosite) e as miopatias metabólicas são distúrbios musculares primários. Embora possam causar dor, seu sintoma característico é a fraqueza muscular significativa (principalmente nos músculos proximais, como ombros e quadris), algo que não ocorre na FM, exceto pela fraqueza por desuso.
- Enzimas: Pacientes com miosites geralmente apresentam elevação nos níveis de enzimas musculares, como a Creatinina Quinase (CK), indicando lesão muscular ativa. Na FM, esses níveis são normais.
- Biópsia: Em casos duvidosos, uma biópsia muscular pode ser necessária para confirmar padrões inflamatórios ou metabólicos, mas este procedimento é raramente indicado para pacientes que preenchem claramente os critérios de FM.
Miopatia Associada a Estatinas
As estatinas, medicamentos comumente usados para controlar o colesterol, podem causar desconforto muscular (mialgia) em uma parcela significativa dos usuários. Estes sintomas podem mimetizar a dor da FM. No entanto, a miopatia por estatina é distinguível pela relação temporal com o início da terapia e, em alguns casos, pela elevação da CK. É importante notar que pacientes que já têm FM podem ser mais propensos a desenvolver dor muscular ao usar estatinas, exigindo ajustes na medicação.
| Característica | Fibromialgia (FM) | Doenças Inflamatórias (AR, LES, PMR) |
|---|---|---|
| Tipo de Dor | Generalizada, crônica, principalmente muscular e periarticular. | Localizada (início), migratória ou articular (sinovite). Rigidez matinal prolongada (>1 hora). |
| Inflamação Articular | Ausente. As articulações não ficam inchadas. | Presente (sinovite, inchaço visível). |
| Marcadores de Inflamação (VHS/PCR) | Normal. | Geralmente elevados (muitas vezes, marcadamente elevados na PMR e na AR ativa). |
| Fraqueza Muscular Objetiva | Ausente (exceto por desuso). | Pode ser presente (em miopatias) ou associada a manifestações sistêmicas (LES). |
| Duração do Sintoma | Mínimo de 3 meses de dor persistente. | Pode ter início mais agudo ou evoluir progressivamente. |
Distúrbios Endócrinos, Infecciosos e Neurológicos
Condições Endócrinas
Distúrbios hormonais podem simular o quadro de FM devido à fadiga e às dores generalizadas que provocam. Os mais relevantes incluem:
- Hipotireoidismo: A produção insuficiente de hormônios da tireoide leva à lentidão metabólica, fadiga, ganho de peso, sono interrompido e dores musculoesqueléticas. O diagnóstico é facilmente confirmado pela medição do TSH sérico (que estará elevado). Embora a correção do hipotireoidismo seja essencial, ela nem sempre resolve os sintomas da FM se a condição coexistir.
- Hiperparatireoidismo: Reconhecido pelo aumento dos níveis de cálcio (hipercalcemia). Embora a dor seja um sintoma potencial, os achados bioquímicos são claros.
- Síndrome de Cushing: Apresenta características físicas muito específicas, como face arredondada (“face de lua cheia”), obesidade central e pele fina, e causa fraqueza muscular (miopatia) em vez de dor difusa.
- Deficiência de Vitamina D: Embora a relação não seja totalmente conclusiva, a deficiência severa de Vitamina D (sem osteomalácia, a forma grave) tem sido associada a sintomas de dor musculoesquelética crônica. A diretriz de 2011 destacou que não há evidências suficientes para ligar definitivamente a deficiência de Vitamina D à FM, mas a sua medição pode ser relevante em pacientes com alta suspeita de deficiência nutricional.
Infecções Crônicas
Algumas infecções, especialmente virais (como Hepatite C, HIV, HTLV) ou bacterianas (como a Doença de Lyme), podem resultar em síndromes de dor e fadiga persistentes que se assemelham à FM ou à Síndrome da Fadiga Crônica (SFC). A Doença de Lyme, por exemplo, tratada adequadamente, pode deixar sequelas de dor e fadiga que atendem aos critérios de FM em 25% a 40% dos casos. A distinção entre FM e uma infecção crônica é feita pela ausência de evidência serológica ou cultural de infecção ativa e pela resposta nula a agentes antimicrobianos ou antivirais.
Distúrbios Neurológicos
A FM é frequentemente acompanhada por queixas de dormência, formigamento (parestesias) ou sensação de “choque”, que podem levar a diagnósticos errôneos de doenças neurológicas, como Esclerose Múltipla (EM) ou Neuropatias Periféricas. No entanto, a dor generalizada crônica é rara nestas condições primárias:
- Esclerose Múltipla (EM) e Miastenia Gravis (MG): Ambas causam fadiga intensa e fadiga muscular pós-exercício. A EM, em particular, pode causar parestesias. Contudo, o exame neurológico detalhado geralmente revela alterações motoras ou sensitivas específicas (anormalidades de reflexos, perda de força focal) que não são observadas na FM.
- Neuropatias: Síndromes de compressão (como Síndrome do Túnel do Carpo) ou neuropatias periféricas causam sintomas de dormência em padrões definidos, como dermátomos ou distribuição de nervos específicos. As parestesias na FM são mais difusas, atípicas e não seguem um padrão neurológico claro.
A controvérsia sobre a Neuropatia de Pequenas Fibras (NPF) em alguns pacientes com FM sugere que a dor pode ter um componente neuropático subjacente, embora esta ainda não seja uma característica diagnóstica central. Em casos de dúvida, testes eletrofisiológicos ou biópsia de pele (para NPF) podem ser considerados, mas apenas quando há achados neurológicos sugestivos.
| Sinal de Alerta | Diagnóstico Alternativo Potencial | Recomendação Clínica |
|---|---|---|
| Febre persistente, perda de peso inexplicada ou sudorese noturna | Infecção crônica, Neoplasia (câncer) ou Doença autoimune sistêmica (LES). | Investigação laboratorial e de imagem para causas sistêmicas. |
| Dor e rigidez matinal superiores a 1 hora, acompanhadas de inchaço articular visível | Artrite Reumatoide, Artrite Psoriática ou outras artrites inflamatórias. | Encaminhamento urgente ao Reumatologista. |
| Fraqueza muscular progressiva e objetiva (dificuldade em levantar objetos ou subir escadas) | Miosite Inflamatória (Polimiosite/Dermatomiosite) ou Miopatia Metabólica. | Dosagem de enzimas musculares (CK) e avaliação neurológica. |
| Sintomas neurológicos focais (paralisia facial, perda súbita de visão, alterações de reflexos) | Esclerose Múltipla ou Acidente Vascular Cerebral. | Exame neurológico detalhado e, se necessário, neuroimagem (Ressonância Magnética). |
| TSH elevado ou Hipercalcemia (Cálcio alto) | Hipotireoidismo ou Hiperparatireoidismo. | Tratamento da endocrinopatia subjacente. |
Dor Regional versus Dor Generalizada
Síndrome da Dor Miofascial
A Síndrome da Dor Miofascial (SDM) é uma das condições mais frequentemente confundidas com a FM e, em muitos casos, coexiste com ela. A distinção principal é a localização da dor:
- FM: Dor crônica e generalizada, envolvendo múltiplas áreas do corpo. Os critérios de diagnóstico focam em “pontos dolorosos” (áreas sensíveis à pressão).
- SDM: Dor localizada em uma única região anatômica (ex: um lado do pescoço e ombro, ou lombar). A principal característica da SDM é a presença de “pontos de gatilho” (trigger points).
Um ponto de gatilho miofascial é um nódulo ou banda tensa dentro do músculo que, quando pressionado, não só causa dor local, mas também provoca dor referida em uma área distante e específica. Além disso, a aplicação de pressão em um ponto de gatilho pode desencadear uma “resposta de contração local” (um espasmo visível ou palpável).
O tratamento também difere: injeções nos pontos de gatilho (agulhamento seco, anestésicos) são frequentemente eficazes para a SDM, mas menos bem-sucedidas no tratamento da dor generalizada da FM.
Tendinites e Bursites
A tendinite (inflamação de um tendão) ou bursite (inflamação de uma bursa) são causas de dor periarticular localizada. Pacientes com FM podem ter múltiplos pontos dolorosos que são erroneamente diagnosticados como tendinite ou bursite em várias regiões simultaneamente (ex: cotovelos, quadris). O diagnóstico de FM deve ser considerado quando a dor não está confinada a uma única área e quando há evidência de dor generalizada e outros sintomas característicos (fadiga, sono não reparador).
Síndromes Somáticas Funcionais e Sobreposições
A fibromialgia é considerada por muitos especialistas como parte de um espectro maior de “Síndromes Somáticas Funcionais” (SSF). Estas síndromes são caracterizadas por sintomas físicos crônicos e angustiantes que não são totalmente explicados por uma doença orgânica estrutural ou inflamatória.
Síndrome da Fadiga Crônica (SFC/SEID)
A Síndrome da Fadiga Crônica (SFC), agora frequentemente denominada Doença de Intolerância ao Esforço Sistêmico (SEID), é extremamente semelhante à FM, tanto demográfica quanto clinicamente. Ambas as condições compartilham fadiga intensa, distúrbios cognitivos e dor. O ponto de diferenciação primário é o critério obrigatório de dor:
- FM: Requer dor musculoesquelética crônica e generalizada.
- SFC/SEID: Embora a dor seja comum, o critério diagnóstico central é a fadiga debilitante que não melhora com o repouso e a piora dos sintomas após esforço físico ou mental (mal-estar pós-esforço), sem exigir dor generalizada.
Devido à grande sobreposição de sintomas, muitos pacientes atendem aos critérios diagnósticos para ambas as condições simultaneamente.
Distúrbios Psiquiátricos
Distúrbios psiquiátricos, como depressão, ansiedade e Transtorno de Estresse Pós-Traumático (TEPT), são comorbidades altamente prevalentes na FM, e seus sintomas podem mimetizá-la. A depressão, por exemplo, é caracterizada por humor baixo, perda de prazer (anedonia), distúrbios do sono e fadiga – todos presentes na FM. A distinção é feita pelos sintomas nucleares específicos de cada distúrbio:
- Depressão: Foco em pensamentos de inutilidade, ideação suicida e perda de interesse (anedonia).
- Ansiedade/TEPT: Foco em preocupação excessiva, ataques de pânico ou reações de luta/fuga a gatilhos traumáticos.
Embora a dor generalizada não seja um sintoma diagnóstico da depressão isolada, a dor é um sintoma somático comum. O tratamento da comorbidade psiquiátrica é crucial, pois frequentemente melhora o manejo da dor da FM.
Distúrbios do Sono Primários
A qualidade do sono é uma queixa quase universal na FM (“sono não reparador”). No entanto, o paciente pode ter um distúrbio do sono primário, que, por sua vez, exacerba a fadiga e a dor, imitando a FM.
- Apneia Obstrutiva do Sono (AOS): Caracterizada por ronco alto, pausas respiratórias e sonolência diurna. É uma causa tratável de fadiga que deve ser descartada, especialmente em pacientes com sobrepeso ou obesidade.
- Síndrome das Pernas Inquietas (SPI): Tipificada pela necessidade irresistível de mover as pernas, geralmente à noite e em repouso, aliviada pelo movimento.
Diferentemente da FM, esses distúrbios primários não são tipicamente associados à dor generalizada crônica. Uma história do sono detalhada é suficiente, mas o diagnóstico definitivo de AOS ou Distúrbio do Movimento Periódico dos Membros (DMPM) requer polissonografia (exame do sono).
| Síndrome | Sintoma Primário | Sintomas Comuns de Sobreposição com FM | Diferenciação Chave da FM |
|---|---|---|---|
| Síndrome da Fadiga Crônica (SFC/SEID) | Fadiga severa e mal-estar pós-esforço. | Dor musculoesquelética, distúrbios do sono, disfunção cognitiva. | O mal-estar pós-esforço é o critério definidor; dor generalizada não é obrigatória. |
| Síndrome do Intestino Irritável (SII) | Dor abdominal crônica e alterações intestinais (diarreia/constipação). | Fadiga, dor difusa, ansiedade. | O foco da dor é abdominal/gastrointestinal. |
| Síndrome da Dor Miofascial (SDM) | Dor e sensibilidade localizada. | Distúrbios do sono, cefaleia tensional. | A dor é restrita a uma ou poucas regiões e associada a pontos de gatilho específicos. |
| Distúrbios de Ansiedade/Depressão | Alterações de humor, perda de interesse, preocupação excessiva. | Fadiga, distúrbios do sono, sintomas somáticos (dores inespecíficas). | Presença dos critérios centrais psiquiátricos (anedonia, ideação suicida, ataques de pânico). |
Conclusão
O diagnóstico da fibromialgia é de exclusão, exigindo que o médico seja um verdadeiro “detetive” clínico. Uma avaliação cuidadosa, baseada em uma história detalhada e um exame físico rigoroso, é quase sempre suficiente para distinguir a FM de doenças inflamatórias, metabólicas ou neurológicas mais graves.
A FM se caracteriza pela persistência da dor generalizada por mais de três meses, fadiga e distúrbios somáticos, na ausência de achados inflamatórios objetivos ou lesão tecidual. Reconhecer que a FM frequentemente coexiste com outras síndromes funcionais, como a SFC e a Síndrome do Intestino Irritável, não complica o diagnóstico, mas sim a necessidade de uma abordagem de tratamento multidisciplinar e abrangente, focada em todos os sintomas do paciente.
Perguntas Frequentes (FAQ)
A Fibromialgia pode ser diagnosticada com exames de imagem, como ressonância magnética?Não, a Fibromialgia é um diagnóstico clínico e não pode ser confirmada por exames de imagem ou radiografias. Estes exames são solicitados apenas para descartar outras patologias estruturais, como hérnias de disco ou sinais inflamatórios nas articulações, que poderiam explicar a dor.O que significa ter um exame ANA positivo, mas ter o diagnóstico de Fibromialgia?Um resultado positivo para Anticorpos Antinucleares (ANA) significa que seu corpo produziu esses anticorpos, mas cerca de 10% das mulheres saudáveis podem tê-lo. Na ausência de sintomas claros de Lúpus ou outras doenças autoimunes, o valor preditivo do ANA é baixo, e o diagnóstico de Fibromialgia é mantido.A dor da Fibromialgia é “coisa da cabeça” ou é real?A dor da Fibromialgia é 100% real e mensurável, sendo o resultado de uma desregulação no processamento da dor pelo sistema nervoso central. Embora haja uma forte associação com fatores psicológicos como ansiedade e depressão, a FM é uma doença neurobiológica crônica, não puramente psiquiátrica.Se eu tiver Síndrome do Intestino Irritável (SII), posso ter Fibromialgia?Sim, é muito comum que pacientes com Fibromialgia também atendam aos critérios para a Síndrome do Intestino Irritável (SII), bem como enxaquecas e disfunção temporomandibular. Essas condições são frequentemente consideradas parte do mesmo espectro de síndromes somáticas funcionais.Qual a diferença entre a dor generalizada da FM e a dor localizada da Síndrome da Dor Miofascial?A dor da FM é crônica e ampla, afetando o corpo em múltiplos quadrantes, enquanto a Dor Miofascial é restrita a uma região anatômica (ex: pescoço ou ombro). Além disso, a Miofascial é definida pela presença de “pontos de gatilho” que irradiam a dor de forma previsível.O hipotireoidismo pode ser confundido com a Fibromialgia?Sim, o hipotireoidismo pode ser facilmente confundido com a FM, pois causa fadiga, dores musculares e disfunção cognitiva. Por isso, a triagem da função tireoidiana (TSH) é um dos exames laboratoriais essenciais para descartar essa causa endocrinológica de sintomas sobrepostos.Como o médico diferencia a FM de doenças que causam inflamação, como Artrite Reumatoide?O reumatologista diferencia a FM pela ausência de inflamação articular visível (inchaço ou calor) e pela normalidade dos marcadores inflamatórios no sangue (VHS e PCR). Na Artrite Reumatoide, a inflamação é o sinal dominante e leva à destruição das articulações se não for tratada.A Fibromialgia é uma doença autoimune?Não, a Fibromialgia não é classificada como uma doença autoimune, pois não há evidências claras de que o sistema imunológico esteja atacando os tecidos do próprio corpo. Ela é classificada como uma síndrome de dor crônica primária, associada à sensibilidade central à dor.O que são os “pontos dolorosos” da Fibromialgia?Os pontos dolorosos são áreas específicas no corpo (músculos, tendões ou bursas) que são excessivamente sensíveis à pressão e que são utilizados nos critérios diagnósticos do ACR. Eles representam a hipersensibilidade do paciente, mas não são inflamatórios como os pontos de gatilho miofasciais.Se o tratamento com corticoides não funcionou, isso ajuda a descartar alguma condição?Sim, a falta de resposta aos glicocorticoides (corticoides) é um forte indício contra doenças inflamatórias como a Polimialgia Reumática (PMR) ou exacerbações agudas de Artrite Reumatoide. A Fibromialgia, por não ser inflamatória, não melhora com esse tipo de medicação.Pacientes com Fibromialgia podem ter problemas neurológicos como dormência?Queixas de dormência e formigamento (parestesias) são comuns na FM, mas geralmente são difusas e não seguem um padrão neurológico claro. Se a dormência for localizada, seguir um dermátomo específico ou for acompanhada por fraqueza objetiva, é necessária uma investigação para neuropatia ou Esclerose Múltipla.Por que é importante que a dor persista por pelo menos três meses para o diagnóstico de FM?O requisito de três meses garante que o médico não confunda a dor da FM com dores agudas transitórias, como aquelas causadas por infecções virais recentes, trauma ou estresse. A cronicidade é um elemento essencial na definição da síndrome.
Referências
- Wolfe F, Clauw DJ, Fitzcharles MA, et al. The American College of Rheumatology Preliminary Diagnostic Criteria for Fibromyalgia and Measurement of Symptom Severity. Arthritis Care Res. 2010;62(5):600-610.
- Clauw DJ. Fibromyalgia: a clinical review. JAMA. 2014;311(15):1547-1555.
- Goldenberg DL. Fibromyalgia syndrome: an emerging but controversial condition. JAMA. 1987;257(21):2782-2787.
- Buskila D, Shvartzman P, Ablin JN. Fibromyalgia syndrome and non-rheumatic illnesses. Rheum Dis Clin North Am. 2012;38(2):291-305.
- Vincent A, Hassett AL. Differential diagnosis of fibromyalgia. Curr Rheumatol Rep. 2012;14(2):104-111.
- Arnold LM, Clauw DJ, McCarberg BH. Fibromyalgia: Management. BMJ. 2021;374:n1442.
- Hasan S, Papi S, Nambiar V. The association between fibromyalgia and hypothyroidism: a systematic review. Pain Res Manag. 2016;2016:1-6.
- Bennett RM, Jones J, Turk DC, et al. An internet survey of 2,596 people with fibromyalgia. BMC Musculoskelet Disord. 2007;8:27.
- NICE Guideline. Chronic primary pain in over 16s: assessment of all chronic primary pain and management of chronic primary pain, excluding chronic migraine. National Institute for Health and Care Excellence; 2021.
- Chinn S, Caldwell W, Grigg J. Fibromyalgia and Chronic Fatigue Syndrome: An Integrated Review of Diagnostic Criteria. P R Health Sci J. 2015;34(2):83-91.
Médico especialista em Dor e Fisiatria pela USP. Área de Atuação em Dor pela Associação Médica Brasileira. Doutorado em Ciências pela Universidade de São Paulo. Professor e Colaborador do Grupo de Dor do Hospital das Clínicas da USP.

