O Que é a Síndrome do Desfiladeiro Torácico?
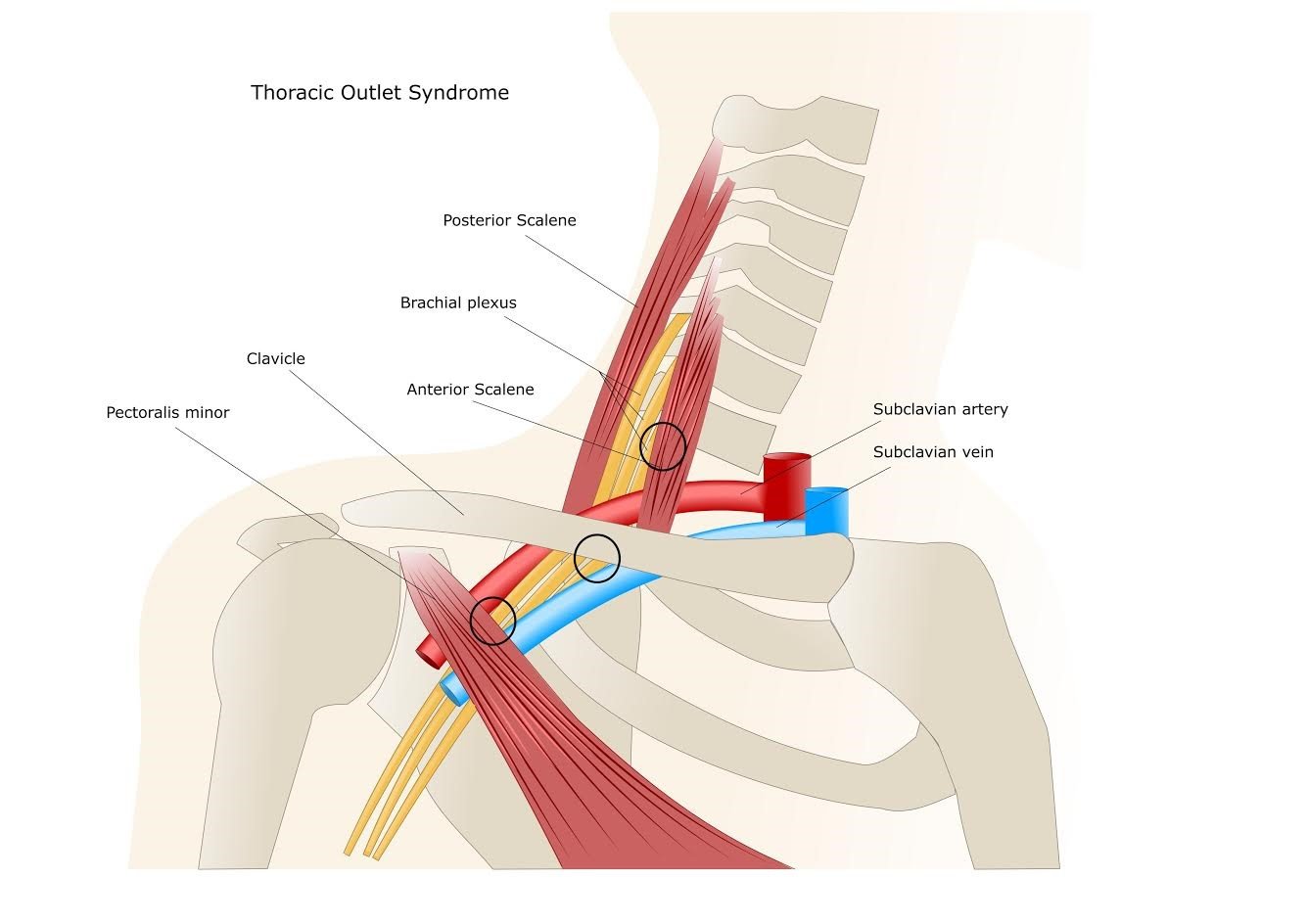
A Síndrome do Desfiladeiro Torácico (SDT) é um termo coletivo utilizado para descrever um grupo de desordens que ocorrem quando há uma compressão dos nervos ou vasos sanguíneos na região do “desfiladeiro torácico”. Esta área anatômica é o espaço localizado entre a clavícula e a primeira costela, por onde passam estruturas vitais como o plexo braquial (rede de nervos), a artéria subclávia e a veia subclávia.
Quando essas estruturas sofrem pressão excessiva, o paciente pode experimentar uma variedade de sintomas que afetam o pescoço, ombros, braços e mãos. A condição é frequentemente subdiagnosticada devido à complexidade de seus sintomas, que podem mimetizar outras patologias musculoesqueléticas, como hérnias discais cervicais ou síndrome do túnel do carpo.
Dados Clínicos Relevantes
95% dos Casos
São de origem neurogênica (compressão de nervos), sendo a forma vascular muito mais rara.
Faixa Etária
Mais comum entre 20 e 50 anos, afetando frequentemente adultos ativos.
Prevalência
Mulheres são até 3 vezes mais propensas a desenvolver a síndrome do que homens.
Tipos e Classificação da Síndrome
A identificação correta do tipo de síndrome é crucial para o direcionamento do tratamento. A classificação baseia-se na estrutura anatômica que está sendo comprimida.
1. SDT Neurogênica (SDT-N)
Representa a vasta maioria dos diagnósticos. Ocorre devido à compressão do plexo braquial. Os sintomas tendem a ser sensoriais e motores, não vasculares. Geralmente está associada a histórico de trauma cervical (como efeito chicote) ou lesões por esforço repetitivo (LER).
2. SDT Venosa (SDT-V)
Envolve a compressão da veia subclávia. Pode levar à trombose venosa profunda (TVP) do membro superior, condição conhecida como Síndrome de Paget-Schroetter. É comum em atletas que realizam movimentos repetitivos e vigorosos do braço acima da cabeça (nadadores, arremessadores).
3. SDT Arterial (SDT-A)
A forma mais rara e perigosa. Envolve a compressão da artéria subclávia, frequentemente associada a uma anomalia óssea, como uma costela cervical (uma costela extra acima da primeira costela normal). Pode causar isquemia e aneurismas.
O “Triângulo” da Compressão
Entre os músculos escaleno anterior e médio. Local mais comum de compressão nervosa.
Entre a clavícula e a primeira costela. Afeta nervos e vasos.
Abaixo do tendão do peitoral menor. Comum em casos de má postura.
Sintomas e Sinais Clínicos
Os sintomas variam drasticamente dependendo se a compressão é nervosa ou vascular. A dor é o sintoma universal, mas suas características mudam.
Manifestações Neurológicas
- Parestesia: Sensação de formigamento ou dormência, frequentemente no lado ulnar do braço e mão (dedo mínimo e anelar).
- Dor Cervical: Dor no pescoço que irradia para o ombro e braço.
- Fraqueza Muscular: Perda de força na mão (dificuldade de preensão) e atrofia muscular na base do polegar em casos avançados.
- Dor Noturna: Agravamento dos sintomas ao dormir, especialmente se dormir com os braços elevados.
Manifestações Vasculares
- Alteração de Cor: A mão pode ficar pálida (falta de sangue arterial) ou cianótica/azulada (congestão venosa).
- Edema: Inchaço no braço ou mão.
- Mudança de Temperatura: O membro afetado pode parecer significativamente mais frio que o oposto.
- Fadiga Precoce: Cansaço rápido no braço ao realizar atividades com ele elevado (ex: pentear o cabelo).
| Estrutura | Sintoma Principal | Localização da Dor | Sinais Visíveis |
|---|---|---|---|
| Plexo Braquial (Nervos) | Dor, formigamento, dormência | Pescoço, ombro, braço, mão (dedos 4º e 5º) | Atrofia muscular (casos graves) |
| Veia Subclávia | Inchaço, peso, dor profunda | Todo o membro superior | Edema, coloração azulada, veias dilatadas |
| Artéria Subclávia | Dor isquêmica, frio, claudicação | Mão e dedos | Palidez, pulso fraco ou ausente |
Diagnóstico Clínico e Exames
O diagnóstico da SDT é desafiador e eminentemente clínico, ou seja, depende da história do paciente e do exame físico realizado por um médico especialista (geralmente cirurgião vascular, ortopedista ou neurologista).
Manobras provocativas são fundamentais. O médico pode solicitar que o paciente realize movimentos específicos (como o Teste de Adson ou o Teste de Roos/Candelabro) para tentar reproduzir os sintomas ou verificar o desaparecimento do pulso radial.
Exames complementares são usados para confirmar a suspeita e descartar outras causas:
- Raio-X Cervical: Para identificar costelas cervicais ou anomalias na primeira costela.
- Ressonância Magnética e Tomografia: Avaliam tecidos moles e relações anatômicas.
- Eletroneuromiografia: Avalia a condução nervosa para diferenciar de outras neuropatias.
- Doppler Vascular: Verifica o fluxo sanguíneo nas artérias e veias durante movimentos do braço.
Tratamento Não Cirúrgico: O Padrão Ouro
Para a maioria dos pacientes, especialmente aqueles com SDT neurogênica, o tratamento conservador é a primeira linha de defesa e é eficaz em 60% a 70% dos casos. A cirurgia é reservada para falhas no tratamento conservador ou casos vasculares agudos.
✓ Pilares do Tratamento Conservador
- 1. Reabilitação Física: Foco no alongamento dos músculos escalenos e peitoral menor, além do fortalecimento da musculatura escapular.
- 2. Correção Postural: Ajustes ergonômicos para evitar a projeção dos ombros para frente e da cabeça.
- 3. Controle da Dor: Uso de analgésicos, anti-inflamatórios e relaxantes musculares sob prescrição médica.
- 4. Modificação de Atividades: Evitar movimentos repetitivos acima da cabeça e levantamento de peso excessivo.
Abordagem Farmacológica
O médico pode prescrever medicamentos para controlar a fase aguda da dor e inflamação, permitindo que o paciente inicie a reabilitação. Isso pode incluir AINEs (anti-inflamatórios não esteroides), relaxantes musculares para aliviar espasmos no pescoço, e anticonvulsivantes ou antidepressivos em doses analgésicas para dor neuropática crônica.
Fisioterapia Especializada
A fisioterapia é a base da recuperação. O objetivo é abrir o espaço do desfiladeiro torácico. As técnicas incluem:
- Liberação Miofascial: Para relaxar tecidos tensos ao redor do pescoço e ombro.
- Exercícios de Deslizamento Neural: Movimentos suaves que ajudam os nervos a deslizarem através de seus trajetos sem ficarem presos ou irritados.
- Respiração Diafragmática: Ensinar o paciente a respirar usando o diafragma reduz o uso dos músculos acessórios da respiração (escalenos), que quando sobrecarregados, comprimem o feixe neurovascular.
A consistência é mais importante que a intensidade. Exercícios agressivos de pescoço podem piorar os sintomas. A reabilitação deve ser progressiva e indolor. Se um exercício causar formigamento, pare imediatamente e consulte seu fisioterapeuta.
| Sinal / Sintoma | O que pode indicar | Ação Recomendada |
|---|---|---|
| Braço inchado e azulado repentinamente | Trombose Venosa Profunda (TVP) | Emergência Médica. Risco de embolia pulmonar. |
| Mão fria, pálida e sem pulso | Oclusão Arterial Aguda | Emergência Médica. Risco de perda do membro. |
| Perda progressiva de força na mão | Dano neurológico avançado | Consulta prioritária com especialista para avaliar cirurgia. |
| Dor torácica súbita e falta de ar | Embolia Pulmonar (secundária à TVP) | Ligar para 192/Emergência. |
Perguntas Frequentes (FAQ)
A Síndrome do Desfiladeiro Torácico tem cura?
A maioria dos casos não tem uma “cura” instantânea, mas é altamente manejável. Com o tratamento conservador adequado, a maioria dos pacientes consegue eliminar os sintomas e levar uma vida normal sem cirurgia.
Qual a melhor posição para dormir?
Evite dormir com os braços elevados acima da cabeça ou sob o travesseiro. A melhor posição geralmente é de lado, com um travesseiro apoiando a cabeça para manter a coluna cervical neutra e outro travesseiro abraçado na frente do corpo para apoiar o braço superior.
Posso fazer musculação com essa síndrome?
Depende da fase do tratamento. Na fase aguda, deve-se evitar exercícios que sobrecarreguem o trapézio e o pescoço (como desenvolvimento de ombros ou elevação lateral pesada). O retorno deve ser gradual e supervisionado.
Quanto tempo demora o tratamento fisioterapêutico?
Geralmente, observa-se melhora significativa entre 6 a 12 semanas de fisioterapia dedicada e mudanças posturais. Se não houver progresso após 3-4 meses, outras opções podem ser consideradas.
O uso de celular piora a SDT?
Sim. A postura “tech neck” (cabeça baixa olhando para o celular) aumenta a tensão nos músculos escalenos e fecha o espaço do desfiladeiro torácico, podendo agravar os sintomas.
Aplico gelo ou calor?
O calor úmido é geralmente melhor para relaxar a musculatura tensa do pescoço antes dos alongamentos. O gelo pode ser usado se houver inflamação aguda local após atividade intensa.
Stress emocional influencia a dor?
Sim. O stress causa tensão involuntária nos ombros (elevação dos ombros) e altera o padrão respiratório, sobrecarregando os músculos acessórios do pescoço e piorando a compressão.
O que é a costela cervical?
É uma anomalia congênita onde uma costela extra se forma na sétima vértebra cervical (C7). Ela está presente em uma pequena porcentagem da população e é um fator de risco para SDT.
Massagem ajuda?
Sim, a massagem terapêutica focada em soltar os músculos escalenos, peitoral menor e trapézio pode aliviar a compressão temporariamente e auxiliar no tratamento.
Quando a cirurgia é necessária?
A cirurgia (geralmente remoção da primeira costela e liberação muscular) é indicada em casos de SDT arterial ou venosa, ou em SDT neurogênica que falhou completamente ao tratamento conservador e apresenta déficit neurológico progressivo.
Auto-Avaliação Simplificada: Sintomas SDT
Responda às perguntas abaixo para verificar se seus sintomas são compatíveis com a Síndrome do Desfiladeiro Torácico.
Checklist: Ergonomia para Prevenir Dor
Marque os itens à medida que ajusta seu ambiente de trabalho para aliviar a tensão nos ombros.
Timer: Alongamento de Escalenos
Incline a cabeça suavemente para o lado oposto à dor, levando a orelha em direção ao ombro. Mantenha o ombro baixo.
Repita 3x para cada lado.
Médico especialista em Dor e Fisiatria pela USP. Área de Atuação em Dor pela Associação Médica Brasileira. Doutorado em Ciências pela Universidade de São Paulo. Professor e Colaborador do Grupo de Dor do Hospital das Clínicas da USP.